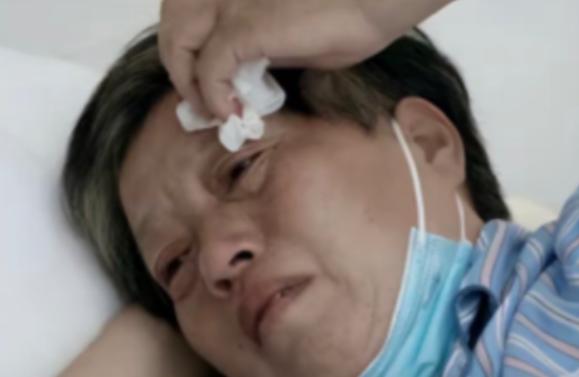
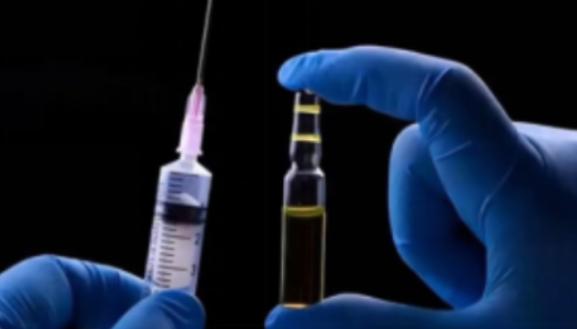
120万一针抗癌药,安徽首例患者已出院。2022年,中国安徽省一位癌症患者,注射了一针价值120万的抗癌药,30天后身上的癌症消失了,引发了巨大的轰动。 主角是一位蚌埠来的苏阿姨,当时她 57 岁,已经被癌症折磨了 7 年。 120万一针的抗癌药能让癌症30天内消失,不是普通的打针吃药,而是CAR-T细胞疗法,一种给免疫系统“升级改造”的精准治疗手段。 这种疗法的核心不是批量生产的药物,而是为每个患者量身定制的“活细胞部队”。治疗的第一步得从患者身上采集足够的白细胞,就像先从自家兵营里挑选士兵。 采集量不用多,一百多毫升就够,但后续处理环节半点不能马虎。这些细胞得在2到8摄氏度的低温环境下快速运输到专业生物实验室,全程不能出任何差错,不然细胞活性下降,后续治疗就没法进行。 到了实验室,真正的“改造工程”才开始。技术人员要从白细胞里筛选出能对抗癌细胞的T细胞,再通过基因技术给它们装上“定位导航器”。这个导航器能精准识别特定癌细胞的表面特征,让T细胞不再对肿瘤视而不见。 改造后的T细胞还要在实验室里大量扩增,从最初的“单兵作战”变成成千上万的“精锐军团”,这个过程需要14到21天,期间要用到昂贵的细胞培养基、基因编辑试剂和一次性耗材,这些原料成本就占了整个治疗费用的一半以上。 生产过程的苛刻要求更是推高成本的关键。细胞培养必须在高标准的洁净室里进行,哪怕一点点污染都可能让整批细胞报废。 人工操作模式下,整个流程要经过12个关键工序,需要大量专业技术人员全程把控,人力成本占比能达到65%。 而且每个患者的细胞都是独一无二的,没法批量生产,每一批次都要单独检测质量,不合格就只能重来,这也带来了一定的失败损耗。 再加上前期研发投入的几十亿资金和漫长的临床试验周期,最终的治疗价格自然居高不下。 这种疗法目前主要针对淋巴瘤、白血病、多发性骨髓瘤这类血液肿瘤,对实体瘤还没达到同样的疗效。安徽的患者患的是弥漫大B细胞淋巴瘤,这是最常见的恶性血液肿瘤之一,刚好在该疗法的适应症范围内。 更重要的是,她已经经过多轮化疗和靶向治疗,病情反复复发,属于常规治疗无效的难治病例,这正是CAR-T疗法的主要适用人群。 回输到体内的CAR-T细胞,会像装备了雷达的战士一样,精准找到并消灭癌细胞。回输后10天左右,患者的肿瘤包块就会开始缩小,30天复查时达到临床完全缓解,这背后是CAR-T细胞在体内持续发挥作用的结果。 但这并不等于一劳永逸的治愈,部分患者可能会出现复发,尤其是单靶点治疗可能面临肿瘤细胞“逃逸”的问题,目前双靶CAR-T技术正在研发,就是为了减少这种情况。 120万的价格看似遥不可及,但其实已经有了一定的保障渠道。2022年时,这款CAR-T药物就已经被纳入上海“沪惠保”等32个省市的惠民保险,还有超过50项商业保险可以覆盖。参保人每年花一百多块钱,就能享受最高50万元的赔付,大大降低了实际负担。 而且随着技术进步,全自动生产模式已经能降低20%的成本,未来规模化生产后,价格还有进一步下降的空间。 这种疗法的普及还受限于治疗条件。不是所有医院都能开展,需要有专业的细胞采集室、符合标准的治疗病房和经验丰富的医疗团队。 截至2022年,全国备案的治疗中心有81家,虽然数量在增加,但仍需要一定时间才能覆盖到更多地区。而且治疗过程中可能会出现发热、肌痛等细胞因子释放综合征,需要医护人员严密监测,这也对医疗资源提出了更高要求。 CAR-T疗法的出现,给很多走投无路的癌症患者打开了一扇门。它不是万能的神药,有明确的适用范围和严格的治疗流程,120万的价格背后是复杂的技术、高昂的成本和漫长的研发历程。 随着自动化生产的推进、医保政策的完善和技术的不断突破,这种曾经的“天价疗法”正在逐渐变得可及。 安徽患者的康复案例,不仅是一个人的幸运,更是癌症治疗进入精准免疫时代的一个缩影,它证明了通过改造自身免疫系统来对抗癌症的可行性,也为未来更多创新疗法的发展提供了方向。 现在越来越多的患者能通过保险报销、技术普及享受到这种先进治疗,曾经遥不可及的抗癌希望,正在一步步走进现实。


用户98xxx29
妈的她家里钱多没有办法,即然七年都没有死去,那就说明不是癌症。